Quest for the right Drug
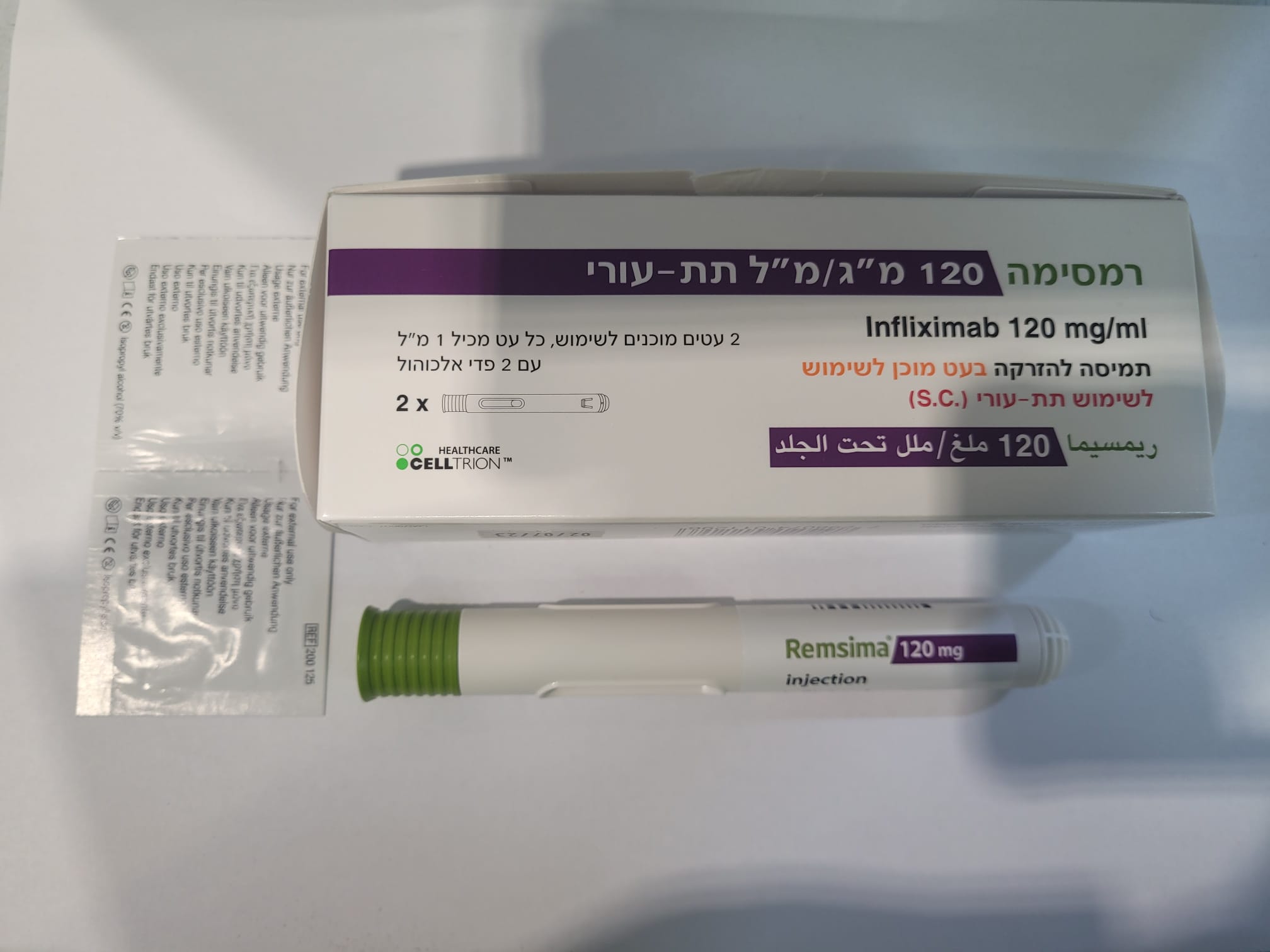
רמסימה 120 מ"ג/מ"ל תת-עורי REMSIMA 120 MG/ML S.C. (INFLIXIMAB)
תרופה במרשם
תרופה בסל
נרקוטיקה
ציטוטוקסיקה
צורת מתן:
תת-עורי : S.C
צורת מינון:
תמיסה להזרקה : SOLUTION FOR INJECTION
עלון לרופא
מינוניםPosology התוויות
Indications תופעות לוואי
Adverse reactions התוויות נגד
Contraindications אינטראקציות
Interactions מינון יתר
Overdose הריון/הנקה
Pregnancy & Lactation אוכלוסיות מיוחדות
Special populations תכונות פרמקולוגיות
Pharmacological properties מידע רוקחי
Pharmaceutical particulars אזהרת שימוש
Special Warning עלון לרופא
Physicians Leaflet
Special Warning : אזהרת שימוש
4.4 Special warnings and precautions for use Traceability In order to improve the traceability of biological medicinal products, the tradename and the batch number of the administered product should be clearly recorded. Systemic injection reaction/ localised injection site reaction/ hypersensitivity Infliximab has been associated with systemic injection reactions, anaphylactic shock and delayed hypersensitivity reactions (see section 4.8). Acute reactions including anaphylactic reactions may develop during (within seconds) or within a few hours following administration of infliximab. If acute reactions occur, medical treatment should be sought immediately. For this reason, the initial intravenous administrations should take place where emergency equipment, such as adrenaline, antihistamines, corticosteroids and an artificial airway is immediately available. Patients may be pre-treated with e.g., an antihistamine, hydrocortisone and/or paracetamol to prevent mild and transient effects. Localised injection site reactions predominantly of mild to moderate in nature included the following reactions limited to injection site: erythema, pain, pruritus, swelling, induration, bruising, haematoma, oedema, coldness, paraesthesia, haemorrhage, irritation, rash, ulcer, urticaria, application site vesicles and scab were reported to be associated with infliximab subcutaneous treatment. Most of these reactions may occur immediately or within 24 hours after subcutaneous injection. Most of these reactions resolved spontaneously without any treatment. Antibodies to infliximab may develop and have been associated with an increased frequency of infusion reactions when administered by intravenous infusion. A low proportion of the infusion reactions was serious allergic reactions. An association between development of antibodies to infliximab and reduced duration of response has also been observed with intravenously administered infliximab. Concomitant administration of immunomodulators has been associated with lower incidence of antibodies to infliximab and in the case of intravenously administered infliximab, a reduction in the frequency of infusion reactions. The effect of concomitant immunomodulator therapy was more profound in episodically-treated patients than in patients given maintenance therapy. Patients who discontinue immunosuppressants prior to or during infliximab treatment are at greater risk of developing these antibodies. Antibodies to infliximab cannot always be detected in serum samples. If serious reactions occur, symptomatic treatment must be given and further infliximab must not be administered (see section 4.8). In clinical studies, delayed hypersensitivity reactions have been reported. Available data suggest an increased risk for delayed hypersensitivity with increasing infliximab free interval. Patients should be advised to seek immediate medical advice if they experience any delayed adverse reaction (see section 4.8). If patients are re-treated after a prolonged period, they must be closely monitored for signs and symptoms of delayed hypersensitivity. Infections Patients must be monitored closely for infections including tuberculosis before, during and after treatment with infliximab. Because the elimination of infliximab may take up to six months, monitoring should be continued throughout this period. Further treatment with infliximab must not be given if a patient develops a serious infection or sepsis. Caution should be exercised when considering the use of infliximab in patients with chronic infection or a history of recurrent infections, including concomitant immunosuppressive therapy. Patients should be advised of and avoid exposure to potential risk factors for infection as appropriate. Tumour necrosis factor alpha (TNFα) mediates inflammation and modulates cellular immune responses. Experimental data show that TNFα is essential for the clearing of intracellular infections. Clinical experience shows that host defence against infection is compromised in some patients treated with infliximab. It should be noted that suppression of TNFα may mask symptoms of infection such as fever. Early recognition of atypical clinical presentations of serious infections and of typical clinical presentation of rare and unusual infections is critical in order to minimise delays in diagnosis and treatment. Patients taking TNF-blockers are more susceptible to serious infections. Tuberculosis, bacterial infections, including sepsis and pneumonia, invasive fungal, viral, and other opportunistic infections have been observed in patients treated with infliximab. Some of these infections have been fatal; the most frequently reported opportunistic infections with a mortality rate of >5% include pneumocystosis, candidiasis, listeriosis and aspergillosis. Patients who develop a new infection while undergoing treatment with infliximab, should be monitored closely and undergo a complete diagnostic evaluation. Administration of infliximab should be discontinued if a patient develops a new serious infection or sepsis, and appropriate antimicrobial or antifungal therapy should be initiated until the infection is controlled. Tuberculosis There have been reports of active tuberculosis in patients receiving infliximab. It should be noted that in the majority of these reports tuberculosis was extrapulmonary, presenting as either local or disseminated disease. Before starting treatment with infliximab, all patients must be evaluated for both active and inactive (‘latent’) tuberculosis. This evaluation should include a detailed medical history with personal history of tuberculosis or possible previous contact with tuberculosis and previous and/or current immunosuppressive therapy. Appropriate screening tests, (e.g. tuberculin skin test, chest X-ray, and/or Interferon Gamma Release Assay), should be performed in all patients (local recommendations may apply). It is recommended that the conduct of these tests should be recorded in the patient safety information card. Prescribers are reminded of the risk of false negative tuberculin skin test results, especially in patients who are severely ill or immunocompromised. If active tuberculosis is diagnosed, infliximab therapy must not be initiated (see section 4.3). If latent tuberculosis is suspected, a physician with expertise in the treatment of tuberculosis should be consulted. In all situations described below, the benefit/risk balance of infliximab therapy should be very carefully considered. If inactive (‘latent’) tuberculosis is diagnosed, treatment for latent tuberculosis must be started with antituberculosis therapy before the initiation of infliximab, and in accordance with local recommendations. In patients who have several or significant risk factors for tuberculosis and have a negative test for latent tuberculosis, antituberculosis therapy should be considered before the initiation of infliximab. Use of antituberculosis therapy should also be considered before the initiation of infliximab in patients with a past history of latent or active tuberculosis in whom an adequate course of treatment cannot be confirmed. Some cases of active tuberculosis have been reported in patients treated with infliximab during and after treatment for latent tuberculosis. All patients should be informed to seek medical advice if signs/symptoms suggestive of tuberculosis (e.g. persistent cough, wasting/weight loss, low-grade fever) appear during or after infliximab treatment. Invasive fungal infections In patients treated with infliximab, an invasive fungal infection such as aspergillosis, candidiasis, pneumocystosis, histoplasmosis, coccidioidomycosis or blastomycosis should be suspected if they develop a serious systemic illness, and a physician with expertise in the diagnosis and treatment of invasive fungal infections should be consulted at an early stage when investigating these patients. Invasive fungal infections may present as disseminated rather than localised disease, and antigen and antibody testing may be negative in some patients with active infection. Appropriate empiric antifungal therapy should be considered while a diagnostic workup is being performed taking into account both the risk for severe fungal infection and the risks of antifungal therapy. For patients who have resided in or travelled to regions where invasive fungal infections such as histoplasmosis, coccidioidomycosis, or blastomycosis are endemic, the benefits and risks of infliximab treatment should be carefully considered before initiation of infliximab therapy. Fistulising Crohn’s disease Patients with fistulising Crohn’s disease with acute suppurative fistulas must not initiate infliximab therapy until a source for possible infection, specifically abscess, has been excluded (see section 4.3). Hepatitis B (HBV) reactivation Reactivation of hepatitis B has occurred in patients receiving a TNF-antagonist including infliximab, who are chronic carriers of this virus. Some cases have had fatal outcome. Patients should be tested for HBV infection before initiating treatment with infliximab. For patients who test positive for HBV infection, consultation with a physician with expertise in the treatment of hepatitis B is recommended. Carriers of HBV who require treatment with infliximab should be closely monitored for signs and symptoms of active HBV infection throughout therapy and for several months following termination of therapy. Adequate data of treating patients who are carriers of HBV with antiviral therapy in conjunction with TNF-antagonist therapy to prevent HBV reactivation are not available. In patients who develop HBV reactivation, infliximab should be stopped and effective antiviral therapy with appropriate supportive treatment should be initiated. Hepatobiliary events Cases of jaundice and non-infectious hepatitis, some with features of autoimmune hepatitis, have been observed in the post-marketing experience of infliximab. Isolated cases of liver failure resulting in liver transplantation or death have occurred. Patients with symptoms or signs of liver dysfunction should be evaluated for evidence of liver injury. If jaundice and/or ALT elevations ≥5 times the upper limit of normal develop(s), infliximab should be discontinued, and a thorough investigation of the abnormality should be undertaken. Concurrent administration of TNF-alpha inhibitor and anakinra Serious infections and neutropenia were seen in clinical studies with concurrent use of anakinra and another TNFα-blocking agent, etanercept, with no added clinical benefit compared to etanercept alone. Because of the nature of the adverse reactions seen with combination of etanercept and anakinra therapy, similar toxicities may also result from the combination of anakinra and other TNFα-blocking agents. Therefore, the combination of infliximab and anakinra is not recommended. Concurrent administration of TNF-alpha inhibitor and abatacept In clinical studies concurrent administration of TNF-antagonists and abatacept has been associated with an increased risk of infections including serious infections compared to TNF-antagonists alone, without increased clinical benefit. The combination of infliximab and abatacept is not recommended. Concurrent administration with other biological therapeutics There is insufficient information regarding the concomitant use of infliximab with other biological therapeutics used to treat the same conditions as infliximab. The concomitant use of infliximab with these biologics is not recommended because of the possibility of an increased risk of infection, and other potential pharmacological interactions. Switching between biological DMARDs Care should be taken and patients should continue to be monitored when switching from one biologic to another, since overlapping biological activity may further increase the risk for adverse reactions, including infection. Vaccinations It is recommended that patients, if possible, be brought up to date with all vaccinations in agreement with current vaccination guidelines prior to initiating Remsima therapy. Patients on infliximab may receive concurrent vaccinations, except for live vaccines (see sections 4.5 and 4.6). In a subset of 90 adult patients with rheumatoid arthritis from the ASPIRE study a similar proportion of patients in each treatment group (methotrexate plus: placebo [n = 17], 3 mg/kg [n = 27] or 6 mg/kg infliximab [n = 46]) mounted an effective two-fold increase in titers to a polyvalent pneumococcal vaccine, indicating that infliximab did not interfere with T-cell independent humoral immune responses. However, studies from the published literature in various indications (e.g. rheumatoid arthritis, psoriasis, Crohn’s disease) suggest that non-live vaccinations received during treatment with anti-TNF therapies, including infliximab may elicit a lower immune response than in patients not receiving anti-TNF therapy. Live vaccines/therapeutic infectious agents In patients receiving anti-TNF therapy, limited data are available on the response to vaccination with live vaccines or on the secondary transmission of infection by live vaccines. Use of live vaccines can result in clinical infections, including disseminated infections. The concurrent administration of live vaccines with infliximab is not recommended. Infant exposure in utero In infants exposed in utero to infliximab, fatal outcome due to disseminated Bacillus Calmette-Guérin (BCG) infection has been reported following administration of BCG vaccine after birth. A twelve month waiting period following birth is recommended before the administration of BCG live vaccine to infants exposed in utero to infliximab. A six month waiting period following birth is recommended before the administration of all other live vaccines to infants exposed in utero to infliximab. Therapeutic infectious agents Other uses of therapeutic infectious agents such as live attenuated bacteria (e.g., BCG bladder instillation for the treatment of cancer) could result in clinical infections, including disseminated infections. It is recommended that therapeutic infectious agents not be given concurrently with infliximab. Autoimmune processes The relative deficiency of TNFα caused by anti-TNF therapy may result in the initiation of an autoimmune process. If a patient develops symptoms suggestive of a lupus-like syndrome following treatment with infliximab and is positive for antibodies against double-stranded DNA, further treatment with infliximab must not be given (see section 4.8). Neurological events Use of TNF-blocking agents, including infliximab, has been associated with cases of new onset or exacerbation of clinical symptoms and/or radiographic evidence of central nervous system demyelinating disorders, including multiple sclerosis, and peripheral demyelinating disorders, including Guillain-Barré syndrome. In patients with pre-existing or recent onset of demyelinating disorders, the benefits and risks of anti-TNF treatment should be carefully considered before initiation of infliximab therapy. Discontinuation of infliximab should be considered if these disorders develop. Malignancies and lymphoproliferative disorders In the controlled portions of clinical studies of TNF-blocking agents, more cases of malignancies including lymphoma have been observed among patients receiving a TNF blocker compared with control patients. During clinical studies of infliximab across all approved indications the incidence of lymphoma in infliximab-treated patients was higher than expected in the general population, but the occurrence of lymphoma was rare. In the post-marketing setting, cases of leukaemia have been reported in patients treated with a TNF-antagonist. There is an increased background risk for lymphoma and leukaemia in rheumatoid arthritis patients with long-standing, highly active, inflammatory disease, which complicates risk estimation. In an exploratory clinical study evaluating the use of infliximab in patients with moderate to severe chronic obstructive pulmonary disease (COPD), more malignancies were reported in infliximab- treated patients compared with control patients. All patients had a history of heavy smoking. Caution should be exercised in considering treatment of patients with increased risk for malignancy due to heavy smoking. With the current knowledge, a risk for the development of lymphomas or other malignancies in patients treated with a TNF-blocking agent cannot be excluded (see section 4.8). Caution should be exercised when considering TNF-blocking therapy for patients with a history of malignancy or when considering continuing treatment in patients who develop a malignancy. Caution should also be exercised in patients with psoriasis and a medical history of extensive immunosuppressant therapy or prolonged PUVA treatment. Although subcutaneous administration is not indicated for children under age of 18 years, it should be noted that malignancies, some fatal, have been reported among children, adolescents and young adults (up to 22 years of age) treated with TNF-blocking agents (initiation of therapy ≤18 years of age), including infliximab in the post-marketing setting. Approximately half the cases were lymphomas. The other cases represented a variety of different malignancies and included rare malignancies usually associated with immunosuppression. A risk for the development of malignancies in patients treated with TNF-blockers cannot be excluded. Post-marketing cases of hepatosplenic T-cell lymphoma (HSTCL) have been reported in patients treated with TNF-blocking agents including infliximab. This rare type of T-cell lymphoma has a very aggressive disease course and is usually fatal. Almost all patients had received treatment with AZA or 6-MP concomitantly with or immediately prior to a TNF-blocker. The vast majority of infliximab cases have occurred in patients with Crohn’s disease or ulcerative colitis and most were reported in adolescent or young adult males. The potential risk with the combination of AZA or 6-MP and infliximab should be carefully considered. A risk for the development for hepatosplenic T-cell lymphoma in patients treated with infliximab cannot be excluded (see section 4.8). Melanoma and Merkel cell carcinoma have been reported in patients treated with TNF blocker therapy, including infliximab (see section 4.8). Periodic skin examination is recommended, particularly for patients with risk factors for skin cancer. A population-based retrospective cohort study using data from Swedish national health registries found an increased incidence of cervical cancer in women with rheumatoid arthritis treated with infliximab compared to biologics-naïve patients or the general population, including those over 60 years of age. Periodic screening should continue in women treated with infliximab, including those over 60 years of age. All patients with ulcerative colitis who are at increased risk for dysplasia or colon carcinoma (for example, patients with long-standing ulcerative colitis or primary sclerosing cholangitis), or who had a prior history of dysplasia or colon carcinoma should be screened for dysplasia at regular intervals before therapy and throughout their disease course. This evaluation should include colonoscopy and biopsies per local recommendations. Current data do not indicate that infliximab treatment influences the risk for developing dysplasia or colon cancer. Since the possibility of increased risk of cancer development in patients with newly diagnosed dysplasia treated with infliximab is not established, the risk and benefits of continued therapy to the individual patients should be carefully considered by the clinician. Heart failure Infliximab should be used with caution in patients with mild heart failure (NYHA class I/II). Patients should be closely monitored and infliximab must not be continued in patients who develop new or worsening symptoms of heart failure (see sections 4.3 and 4.8). Haematologic reactions There have been reports of pancytopenia, leukopenia, neutropenia, and thrombocytopenia in patients receiving TNF-blockers, including infliximab. All patients should be advised to seek immediate medical attention if they develop signs and symptoms suggestive of blood dyscrasias (e.g. persistent fever, bruising, bleeding, pallor). Discontinuation of infliximab therapy should be considered in patients with confirmed significant haematologic abnormalities. Others There is limited safety experience of infliximab treatment in patients who have undergone surgical procedures, including arthroplasty. The long half-life of infliximab should be taken into consideration if a surgical procedure is planned. A patient who requires surgery while on infliximab should be closely monitored for infections, and appropriate actions should be taken. Failure to respond to treatment for Crohn’s disease may indicate the presence of a fixed fibrotic stricture that may require surgical treatment. There is no evidence to suggest that infliximab worsens or causes fibrotic strictures. Special populations Elderly The incidence of serious infections in infliximab-treated patients 65 years and older was greater than in those under 65 years of age. Some of those had a fatal outcome. Particular attention regarding the risk for infection should be paid when treating the elderly (see section 4.8). Sodium and sorbitol contents Remsima contains less than 1 mmol sodium (23 mg) per dose, i.e. essentially ‘sodium-free’ and 45 mg sorbitol per 1 mL (in each 120 mg dose).
Effects on Driving
4.7 Effects on ability to drive and use machines Remsima may have a minor influence on the ability to drive and use machines. Dizziness may occur following administration of infliximab (see section 4.8).

פרטי מסגרת הכללה בסל
א. התרופה תינתן לטיפול בחולה הסובל מאחד מאלה: 1. טיפול במחלת קרוהן בדרגת חומרה בינונית עד קשה בחולים שמיצו טיפול קודם – טיפול לא ביולוגי או טיפול ביולוגי;2. ארתריטיס ראומטואידית - אם החולה לא הגיב לטיפול ב-METHOTREXATE והטיפול דרוש לצורך הפחתת הסימנים והתסמינים; הטיפול יינתן בשילוב עם METHOTREXATE ובכפוף לתנאי פסקה ב; 3. דלקת פרקים פסוריאטית קשה אם החולה לא הגיב לטיפול בתרופות methotrexate, salazopyrin ממשפחת ה-DMARDs. הטיפול יינתן בשילוב עם methotrexate; 4. אנקילוזינג ספונדילטיס קשה אם החולה לא הגיב לטיפול קונבנציונלי. במקרה של הוריאנט דמוי אנקילוזינג ספונדיליטיס הקשור בפסוריאזיס, תהיה ההוריה כמו באנקילוזינג ספונדיליטיס ראשונית; 5. פסוריאזיס - בהתקיים כל אלה: א. החולה סובל מאחד מאלה: 1. מחלה מפושטת מעל ל-50% של שטח גוף או PASI מעל 50. 2. נגעים באזורי גוף רגישים - אזורים אלו יכללו פנים, צוואר, קיפולי עור, כפות ידיים, כפות רגליים, אזור הגניטליה והישבן; ב. החולה קיבל שני טיפולים סיסטמיים לפחות בלא שיפור של 50% לפחות ב-PASI לאחר סיום הטיפול בהשוואה לתחילת הטיפול; בהתייחס לחולה העונה על האמור בפסקת משנה (א)(2) - החולה קיבל שני טיפולים סיסטמיים לפחות בלא שיפור משמעותי לאחר סיום הטיפול בהשוואה לתחילת הטיפול; ג. התרופה תינתן על פי מרשם של רופא מומחה בדרמטולוגיה. 6. טיפול במחלת מעי דלקתית מסוג Ulcerative colitis בחולים שמיצו טיפול קודם – טיפול לא ביולוגי או טיפול ביולוגי;ב. הטיפול בתרופה לחולה העונה על תנאי פסקה (א) (2), יינתן בהתקיים כל אלה: 1. קיימת עדות לדלקת פרקים (RA-Rheumatoid Arthritis) פעילה המתבטאת בשלושה מתוך אלה: א. מחלה דלקתית (כולל כאב ונפיחות) בארבעה פרקים ויותר; ב. שקיעת דם או CRP החורגים מהנורמה באופן משמעותי (בהתאם לגיל החולה); ג. שינויים אופייניים ל-RA בצילומי רנטגן של הפרקים הנגועים; ד. פגיעה תפקודית המוגדרת כהגבלה משמעותית בתפקודו היומיומי של החולה ובפעילותו בעבודה. 2. לאחר מיצוי הטיפול בתרופות השייכות למשפחת ה-NSAIDs ובתרופות השייכות למשפחת ה-DMARDs. לעניין זה יוגדר מיצוי הטיפול כהעדר תגובה קלינית לאחר טיפול קו ראשון בתרופות אנטי דלקתיות ממשפחת ה-NSAIDs וטיפול קו שני ב-3 תרופות לפחות ממשפחת ה-DMARDs שאחת מהן מתוטרקסאט, במשך 3 חודשים רצופים לפחות. 3. הטיפול יינתן באישור רופא מומחה בראומטולוגיה.
מסגרת הכללה בסל
התוויות הכלולות במסגרת הסל
| התוויה | תאריך הכללה | תחום קליני | Class Effect | מצב מחלה |
|---|---|---|---|---|
| פסוריאזיס, בהתקיים כל התנאים האלה: (1) החולה סובל מאחד מאלה: (א) מחלה מפושטת מעל ל-50% של שטח גוף או PASI מעל 50; (ב) נגעים באזורי גוף רגישים; (2) החולה קיבל שני טיפולים סיסטמיים לפחות בלא שיפור של 50% לפחות ב-PASI לאחר סיום הטיפול בהשוואה לתחילת הטיפול; בהתייחס לחולה העונה על האמור בפסקת משנה (1)(ב) – החולה קיבל שני טיפולים סיסטמיים לפחות בלא שיפור משמעותי לאחר סיום הטיפול בהשוואה לתחילת הטיפול; (3) התרופה תינתן על פי מרשם של רופא מומחה בדרמטולוגיה | 03/01/2010 | עור ומין | ADALIMUMAB, IXEKIZUMAB, CERTOLIZUMAB PEGOL, USTEKINUMAB, SECUKINUMAB, TILDRAKIZUMAB, GUSELKUMAB, ETANERCEPT, INFLIXIMAB | Psoriasis |
| טיפול במחלת מעי דלקתית מסוג Ulcerative colitis לאחר מיצוי כל קווי טיפול תרופתיים קיימים | 01/03/2008 | גסטרואנטרולוגיה | Ulcerative colitis | |
| פסוריאזיס בהתקיים כל התנאים האלה א. החולה סובל מפסוריאזיס מפושטת מעל ל-50% של שטח גוף או PASI מעל 50. ב. הטיפול עם התכשיר יינתן לחולים אשר קיבלו לפחות שני טיפולים סיסטמיים ללא שיפור של 50% לפחות ב-PASI לאחר סיום הטיפול בהשוואה לתחילת הטיפול. ג. לא יעשה שימוש בשתי תרופות מקבוצה זו (התרופות בקלאס אפקט) בתוך 12 חודשים, אלא אם קיימת אי סבילות או תופעות לוואי לתרופה המחייבות זאת. ד. התרופה תינתן על פי מרשם של רופא מומחה בדרמטולוגיה. | 15/05/2006 | עור ומין | EFALIZUMAB, ALEFACEPT, ETANERCEPT, INFLIXIMAB | Psoriasis |
| דלקת מפרקים ראומטואידית אם החולה לא הגיב לטיפול ב-Methtorexate והטיפול דרוש לצורך הפחתת הסימנים והתסמינים; הטיפול יינתן בשילוב Methotrexate בהתקיים כל התנאים הבאים 1. קיימת עדות לדלקת מפרקים מסוג Rheumatoid arthritis פעילה המתבטאת בשלושה מתוך אלה: א. מחלה דלקתית בארבעה מפרקים ויותר ב. שקיעת דם או C reactive protein מעל הנורמה ג. שינויים אופייניים לדלקת מפרקים ראומטואידית במפרקים הנגועים ד. פגיעה תפקודית לאחר מיצוי הטיפול בתרופות השייכות למשפחת ה-NSAIDs (Non steroidal anti inflammatory drugs) ובתרופות השייכות למשפחת DMARDs (Disease modifying antirheumatic drugs). 2. התרופה תינתן על פי המלצה של רופא מומחה בראומטולוגיה. | 15/04/2005 | ראומטולוגיה | Rheumatoid arthritis | |
| אנקילוזינג ספונדיליטיס קשה – אם החולה לא הגיב לטיפול קונבנציונלי. הטיפול יינתן בשילוב עם Methotrexate, למעט במקרה של הורית נגד לתרופה זאת. התרופה תינתן על פי המלצה של רופא מומחה בראומטולוגיה. | 15/04/2005 | ראומטולוגיה | Ankylosing spondylitis | |
| דלקת מפרקים פסוריאטית קשה – אם החולה לא הגיב לטיפול בתרופות Salazopyrine, Methotrexate ממשפחת ה-DMARDs. הטיפול יינתן בשילוב עם Methotrexate. (במקרה של הוריאנט דמוי Ankylosing spondylitis הקשור בפסוריאזיס תהיה ההוריה כמו ב-Ankylosing spondylitis ראשוני). התרופה תינתן על פי המלצה של רופא מומחה בראומטולוגיה. | 15/04/2005 | ראומטולוגיה | Psoriatic arthritis | |
| ארתריטיס ראומטואידית – אם החולה לא הגיב לטיפול ב-METHOTREXATE והטיפול דרוש לצורך הפחתת הסימנים והתסמינים; הטיפול ינתן בשילוב עם METHOTREXATE. התוויות למתן הטיפול: הטיפול בחוסמי TNF מיועד רק לחולי ארתריטיס ראומטואידית פעילה, בהתקיים כל התנאים שיפורטו להלן: 1. עדות קלינית מעבדתית, רנטגנית ותפקודית לדלקת פרקים (RA) פעילה (לפחות 3 מתוך 4 הבאים): א. פגיעה קלינית מוגדרת כמחלה דלקתית (כולל כאב ונפיחות) במספר פרקים בו זמנית (לפחות 4 פרקים) ב. עדות מעבדתית למחלה דלקתית פעילה מוגדרת – שקיעת דם ו/או CRP החוגרים מהנורמה באופן משמעותי (בהתאם לגיל החולה). ג. עדות רנטגנית מוגדרת כשינויים אופייניים ל-RA בצילומי הרנטגן של הפרקים הנגועים. הערה: קיום אנקילוזות במרבית הפרקים (כביטוי לשלב הקליני הסופי של המחלה), אינו מהווה הוריה למתן הטיפול. ד. פגיעה תפקודית עקב מחלה פעילה מוגדרת כהגבלה משמעותית בתפקודו היומיומי של החוולה ובפעילותו בעבודה. 2. ניסיון טיפולי קודם בתרופות הבאות: א. טיפול קו ראשון בתרופות אנטי דלקתיות מסוג NSAID ב. טיפול קו שני ב-3 תרופות לפחות מקבוצת ה-DMARD שאחת מהן מתוטרקסט, במשך 3 חודשים רצופים לפחות. קבוצת התרופות DMARD (Disease modifying antirheumatic drugs) כוללת: מתוטרקסט, מלחי זהב, אנטימלריאלים, דיפניצילאמין, סולפהסלזין, אזאתיופרין, מינוציקלין. כשלון טיפולי יוגדר כהעדר תגובה קלינית לאחר טיפול של 3 חודשים רצופים לפחות בטיפול של 3 תרופות מקבוצת ה-DMARD, שאחת מהן מתוטרקסט. כשלון טיפול ב-Infliximab יוגדר כהעדר תגובה קלינית לאחר טיפול ב-4 מנות של התכשיר במתן תוך ורידי. הנחיות למתן הטיפול חוסמי TNF יינתנו כטיפול קו שלישי רק לאחר כשלון טיפולי בתרופות קו שני ולפי ההוריות הבאות: 1. הטיפול ב-Infliximab ב-Adult RA יינתן בשילוב עם Methotrexate. 2. התרופה Etanercept תינתן: א. לטיפול במחלת ארתריטיס כרונית בצעירים (Juvenile chronic arthritis) לאחר כשלון טיפולי במתוטרקסט. ב. לטיפול ב-Adult RA לאחר כשלון טיפולי ב-DMARD כמתואר לעיל, ולאחר כשלון טיפולי ב-Infliximab. שמירת רצף טיפול בחוסמי TNF ישמר הרצף הטיפולי במתן חוסמי TNF בחולים אשר ענו על ההתוויות הקליניות המוגדרות לפני תחילת הטיפול, באותה תרופה בה הותחל הטיפול לפני 01.01.02 וקיימת הוכחה ליעילות הטיפול. אישור מתן הטיפול הטיפול בחוסמי TNF בחולי ארתריטיס ראומטואידית יינתן באישור וועדה בראשות רופא מומחה בראומטולוגיה. | 01/03/2002 | ראומטולוגיה | Rheumatoid arthritis | |
| בחולה הסובל מאחד מאלה: (א) מחלת קרוהן פעילה בינונית עד חמורה, לצורך הקלת הסימנים והתסמינים. (ב) מחלת קרוהן מסוג fistulizing - לצורך הפחתת מספר הפיסטולות האנטרו-עוריות המנקזות (draining enterocutaneous fistulas). | 16/01/2000 | גסטרואנטרולוגיה | Crohn's disease |
שימוש לפי פנקס קופ''ח כללית 1994
לא צוין
תאריך הכללה מקורי בסל
16/01/2000
הגבלות
תרופה מוגבלת לרישום ע'י רופא מומחה או הגבלה אחרת
מידע נוסף
עלון מידע לצרכן
18.05.22 - עלון לצרכן אנגלית 18.05.22 - עלון לצרכן עברית 18.05.22 - עלון לצרכן ערבית 20.12.21 - עלון לצרכן אנגלית 14.06.22 - עלון לצרכן עברית 20.12.21 - עלון לצרכן ערבית 12.10.22 - עלון לצרכן אנגלית 12.10.22 - עלון לצרכן עברית 12.10.22 - עלון לצרכן ערבית 29.05.23 - עלון לצרכן אנגלית 29.05.23 - עלון לצרכן עברית 29.05.23 - עלון לצרכן ערבית 08.06.23 - עלון לצרכן אנגלית 08.06.23 - עלון לצרכן עברית 08.06.23 - עלון לצרכן ערבית 15.08.23 - עלון לצרכן אנגלית 15.08.23 - עלון לצרכן עברית 15.08.23 - עלון לצרכן ערבית 24.10.23 - עלון לצרכן עברית 25.10.23 - עלון לצרכן עברית 20.12.23 - עלון לצרכן אנגלית 20.12.23 - עלון לצרכן עברית 20.12.23 - עלון לצרכן ערבית 20.12.21 - החמרה לעלון 10.05.23 - החמרה לעלון 19.10.23 - החמרה לעלוןלתרופה במאגר משרד הבריאות
רמסימה 120 מ"ג/מ"ל תת-עורי